Артериальная гипертония в различных возрастных группах
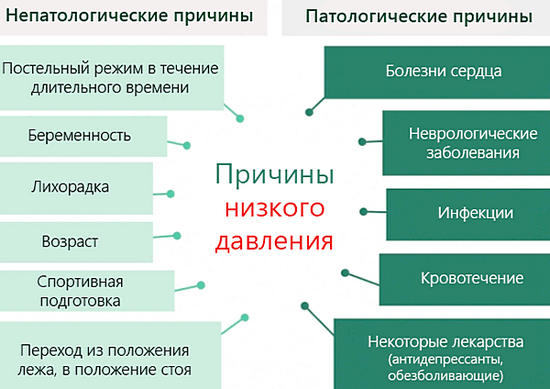
Тромбоз почечных артерий или вен
Стеноз почечных артерий
Паренхиматозные заболевания почек
Стеноз почечных артерий
Паренхиматозные заболевания почек
Паренхиматозные заболевания почек
Врожденные аномалии почек
Преждевременное половое развитие
Преждевременное половое развитие
Классификация артериальной гипертензии у детей включает определение степени АГ и группы риска, была разработана экспертной группой Всероссийского научного общества кардиологов (ВНОК) и ассоциацией детских кардиологов России и утверждена ЦНОК и съездом кардиологов в 2003 году. У детей и подростков старше 12 лет выделяют 2 степени АГ.
I степень – средние уровни САД и/или ДАД из трех измерений, равные или превышающие значения 95-го перцентиля менее чем на 10 мм рт. ст, но меньше значений 99-го перцентиля, установленных для данной возрастной группы.
II степень – средние уровни САД и/или ДАД из трех измерений или превышающие значения 95-го перцентиля более чем на 10 мм рт. ст., или соответствующие 99-му перцентилю, установленному для данной возрастной группы.
При суточном мониторировании АД рассчитывают следующие параметры: среднее значение АД (систолическое, диастолическое) за сутки, день, ночь. Эти показатели дают представление об уровне АД у больного, наиболее точно отражают истинный уровень гипертензии или гипотензии.
М А Л Ь Ч И К И
Индекс времени (ИВ) гипертензии в разные периоды суток (день, ночь) позволяет оценить время повышения АД. Этот показатель рассчитывают по проценту измерений, превышающих нормальные показатели АД за 24 часа, или отдельно для каждого времени суток. ИВ, превышающий 25%, рассматривают как патологический. При лабильной форме артериальной гипертензии ИВ гипертензии колеблется от 25 до 50 %, при стабильной форме – превышает 50 %.
При расчете индекса гипотензии вычисляют процент времени, когда АД было ниже 5-го перцентиля.
Суточный индекс (СИ) дает представление о циркадной организации суточного профиля АД. СИ рассчитывают как разность между дневными и ночными значениями АД в процентах от дневной средней величины. В норме характерно ночное снижение АД на 10 – 20 % по сравнению с дневными показателями. Для ВД характерна повышенная вариабельность АД с СИ > 20 %.
Вариабельность АД рассчитывают по стандартному отклонению среднего значения АД. В настоящее время нормативы вариабельности для детей не установлены. Для подростков старше 16 лет и взрослых норма вариабельности для САД – 15 мм рт. ст, для ДАД в дневное время – 14 мм рт. ст., в ночное время – 12 мм рт.ст.
Артериальная гипертония (АГ) остается ведущим фактором риска развития сердечно-сосудистых заболеваний и смерти от них. Традиционно проблему изолированной систолической АГ (ИСАГ) связывают с пожилым возрастом ввиду естественной динамики систолического (САД) и диастолического (ДАД) артериального давления (АД) на протяжении жизни человека. ИСАГ является наиболее распространенным типом АГ у людей как пожилого, так и молодого возраста. Патофизиология этого состояния в разные возрастные периоды имеет принципиальные различия. Неблагоприятное прогностическое значение ИСАГ у пожилых лиц и необходимость его немедикаментозного и медикаментозного лечения хорошо документированы. Накапливаются эпидемиологические данные о неблагоприятном прогностическом значении ИСАГ. У людей молодого и среднего возраста ИСАГ гетерогенна и может быть как следствием избыточной амплификации пульсового АД от аорты к периферическим артериям, так и проявлением ускоренного старения. Оценка центрального АД и ригидности артерий у молодых может способствовать выявлению преждевременного сосудистого старения.
Артериальная гипертония (АГ) остается ведущим фактором риска развития сердечно-сосудистых заболеваний (ССЗ) и смерти от них. Традиционно проблему изолированной систолической АГ (ИСАГ) связывают с пожилым возрастом ввиду естественной динамики систолического (САД) и диастолического (ДАД) артериального давления (АД) на протяжении жизни человека: САД повышается в возрасте от 5 до 20 лет, остается относительно стабильным до 40 лет, а затем вновь начинает возрастать, ДАД же стабилизируется в возрасте 50—60 лет, а затем снижается. Эпидемиологические данные свидетельствуют, что доля ИСАГ среди всех случаев АГ у пожилых людей составляет 65—70% [1]. Например, в исследовании NHANES III доля изолированного повышения САД среди всех случаев АГ у пациентов в возрасте 45—54 года составляла 24%, в возрасте 55—64 года — 47%, в возрасте 65—74 года — 66% и в возрасте >75 лет — 73% [2].
Далее будут рассмотрены основные патофизиологические, клинические и терапевтические аспекты ИСАГ в разных возрастных группах.
ИСАГ у людей пожилого возраста. В развитии ИСАГ у пожилых лиц решающую роль играют возрастные изменения сердечно-сосудистой системы (ССС), процессы старения, сопровождающиеся потерей эластичности стенок артерий и отложением в них коллагена, гликозаминогликанов, кальция [3, 4]. Количество эластических волокон в мышечном слое стенки аорты и крупных артерий уменьшается. В норме в период систолы стенка аорты растягивается, поэтому различие САД и ДАД невелико. С возрастом магистральные сосуды утрачивают эффективность буферной функции, т.е. способность гасить пульсовые колебания, связанные с циклической деятельностью сердца. Эффективная буферная функция подразумевает минимально возможное ПАД на данный ударный объем, ее утрата — более высокое ПАД в ответ на тот же ударный объем.
Увеличение ригидности артерий приводит к тому, что отраженная волна (P2 на рис. 1) смещается к началу систолы, что приводит к увеличению центрального САД и ПАД, которые оказывают непосредственное повреждающее действие на органы-мишени. Результатом этого смещения становится снижение ДАД.
Повышению АД с возрастом способствуют также ряд других факторов.
Существуют следующие возрастные изменения ССС и почек.
Возрастные изменения ССС:
- инволюция эластических структур сосудистой стенки;
- снижение чувствительности барорецепторов;
- снижение почечного кровотока и скорости клубочковой фильтрации;
- снижение церебрального кровотока;
- снижение мышечного кровотока;
- снижение сердечного выброса;
- увеличение массы левого желудочка (ЛЖ) и объема предсердий;
- увеличение объема внеклеточной жидкости.
Возрастные изменения почек:
- склероз клубочков;
- снижение почечного кровотока;
- снижение скорости клубочковой фильтрации;
- снижение функции тубулярного аппарата;
- повышение уровня предсердного натрийуретического пептида;
- повышение уровня ренина в плазме.
Причиной повышения АД в пожилом возрасте являются также нарастающие изменения почек, характеризующиеся склерозом клубочков, снижением почечного кровотока, скорости клубочковой фильтрации, функции тубулярного аппарата и повышением активности ренина и натрийуретического пептида плазмы. Эти факторы определяют высокую чувствительность к поваренной соли у пожилых больных АГ.
Изолированная систолическая артериальная гипертония в разных возрастных группах
Артериальная гипертония (АГ) остается ведущим фактором риска развития сердечно-сосудистых заболеваний и смерти от них. Традиционно проблему изолированной систолической АГ (ИСАГ) связывают с пожилым возрастом ввиду естественной динамики систолического (САД) и диастолического (ДАД) артериального давления (АД) на протяжении жизни человека. ИСАГ является наиболее распространенным типом АГ у людей как пожилого, так и молодого возраста. Патофизиология этого состояния в разные возрастные периоды имеет принципиальные различия. Неблагоприятное прогностическое значение ИСАГ у пожилых лиц и необходимость его немедикаментозного и медикаментозного лечения хорошо документированы. Накапливаются эпидемиологические данные о неблагоприятном прогностическом значении ИСАГ. V людей молодого и среднего возраста ИСАГ гетерогенна и может быть как следствием избыточной амплификации пульсового АД от аорты к периферическим артериям, так и проявлением ускоренного старения. Оценка центрального АД и ригидности артерий у молодых может способствовать выявлению преждевременного сосудистого старения.
Источник
Артериальная гипертония (АГ) остается ведущим фактором риска развития сердечно-сосудистых заболеваний и смерти от них. Традиционно проблему изолированной систолической АГ (ИСАГ) связывают с пожилым возрастом ввиду естественной динамики систолического (САД) и диастолического (ДАД) артериального давления (АД) на протяжении жизни человека. ИСАГ является наиболее распространенным типом АГ у людей как пожилого, так и молодого возраста. Патофизиология этого состояния в разные возрастные периоды имеет принципиальные различия. Неблагоприятное прогностическое значение ИСАГ у пожилых лиц и необходимость его немедикаментозного и медикаментозного лечения хорошо документированы. Накапливаются эпидемиологические данные о неблагоприятном прогностическом значении ИСАГ. У людей молодого и среднего возраста ИСАГ гетерогенна и может быть как следствием избыточной амплификации пульсового АД от аорты к периферическим артериям, так и проявлением ускоренного старения. Оценка центрального АД и ригидности артерий у молодых может способствовать выявлению преждевременного сосудистого старения.
Артериальная гипертония (АГ) остается ведущим фактором риска развития сердечно-сосудистых заболеваний (ССЗ) и смерти от них. Традиционно проблему изолированной систолической АГ (ИСАГ) связывают с пожилым возрастом ввиду естественной динамики систолического (САД) и диастолического (ДАД) артериального давления (АД) на протяжении жизни человека: САД повышается в возрасте от 5 до 20 лет, остается относительно стабильным до 40 лет, а затем вновь начинает возрастать, ДАД же стабилизируется в возрасте 50—60 лет, а затем снижается. Эпидемиологические данные свидетельствуют, что доля ИСАГ среди всех случаев АГ у пожилых людей составляет 65—70% [1]. Например, в исследовании NHANES III доля изолированного повышения САД среди всех случаев АГ у пациентов в возрасте 45—54 года составляла 24%, в возрасте 55—64 года — 47%, в возрасте 65—74 года — 66% и в возрасте >75 лет — 73% [2].
Ключевым патофизиологическим звеном ИСАГ считается повышение ригидности аорты и крупных артерий, основной причиной которой является старение [3—5]. Сформировавшаяся за последние годы концепция прежде-временного (ускоренного) сосудистого старения, подразумевающая более раннюю и быструю утрату эластичности артерий под воздействием различных факторов риска, появление и расширение возможностей неинвазивной оценки центрального АД и ригидности артерий привели к возрастанию значения проблемы ИСАГ у людей молодого и среднего возраста. Причины повышения САД в молодом и среднем возрасте более разнообразны, чем у пожилых лиц, и могут быть следствием не только повышенной жесткости аорты и крупных артерий («классическая ИСАГ»), но и напротив, избыточной амплификации САД и пульсового АД (ПАД) от аорты к периферическим артериям в условиях эластичной аорты и высокого сердечного выброса (феномен «ложной ИСАГ» молодых людей) [5].
Далее будут рассмотрены основные патофизиологические, клинические и терапевтические аспекты ИСАГ в разных возрастных группах.
ИСАГ у людей пожилого возраста. В развитии ИСАГ у пожилых лиц решающую роль играют возрастные изменения сердечно-сосудистой системы (ССС), процессы старения, сопровождающиеся потерей эластичности стенок артерий и отложением в них коллагена, гликозаминогликанов, кальция [3, 4]. Количество эластических волокон в мышечном слое стенки аорты и крупных артерий уменьшается. В норме в период систолы стенка аорты растягивается, поэтому различие САД и ДАД невелико. С возрастом магистральные сосуды утрачивают эффективность буферной функции, т.е. способность гасить пульсовые колебания, связанные с циклической деятельностью сердца. Эффективная буферная функция подразумевает минимально возможное ПАД на данный ударный объем, ее утрата — более высокое ПАД в ответ на тот же ударный объем.
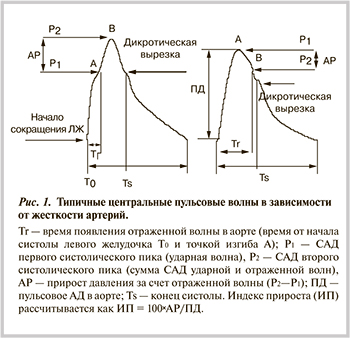 Увеличение ригидности артерий приводит к тому, что отраженная волна (P2 на рис. 1) смещается к началу систолы, что приводит к увеличению центрального САД и ПАД, которые оказывают непосредственное повреждающее действие на органы-мишени. Результатом этого смещения становится снижение ДАД.
Увеличение ригидности артерий приводит к тому, что отраженная волна (P2 на рис. 1) смещается к началу систолы, что приводит к увеличению центрального САД и ПАД, которые оказывают непосредственное повреждающее действие на органы-мишени. Результатом этого смещения становится снижение ДАД.
Повышению АД с возрастом способствуют также ряд других факторов.
Существуют следующие возрастные изменения ССС и почек.
Возрастные изменения ССС:
- инволюция эластических структур сосудистой стенки;
- снижение чувствительности барорецепторов;
- снижение почечного кровотока и скорости клубочковой фильтрации;
- снижение церебрального кровотока;
- снижение мышечного кровотока;
- снижение сердечного выброса;
- увеличение массы левого желудочка (ЛЖ) и объема предсердий;
- увеличение объема внеклеточной жидкости.
Возрастные изменения почек:
- склероз клубочков;
- снижение почечного кровотока;
- снижение скорости клубочковой фильтрации;
- снижение функции тубулярного аппарата;
- повышение уровня предсердного натрийуретического пептида;
- повышение уровня ренина в плазме.
Причиной повышения АД в пожилом возрасте являются также нарастающие изменения почек, характеризующиеся склерозом клубочков, снижением почечного кровотока, скорости клубочковой фильтрации, функции тубулярного аппарата и повышением активности ренина и натрийуретического пептида плазмы. Эти факторы определяют высокую чувствительность к поваренной соли у пожилых больных АГ.
Ключевой особенностью ИСАГ является высокое ПАД. Помимо высокого ПАД отмечают значительную частоту ортостатической и постпрандиальной гипотонии и высокую вариабельность АД. В пожилом возрасте чаще встречается «гипертония белого халата» (табл.1). Нередко ИСАГ сочетается с метаболическими нарушениями (дислипидемией, сахарным диабетом, подагрой), частота которых также увеличивается с возрастом. За счет повышения ригидности стенки плечевой артерии может наблюдаться феномен «псевдогипертонии» [3].
Дебаты о том, «лечить или не лечить АГ, в том числе ИСАГ, у пожилых лиц» ушли в прошлое: завершившиеся в 90-е годы XX века крупные рандомизированные …
- Mancia G., Fagard R., Narkiewicz K., Redón J., Zanchetti A., Böhm M., Christiaens T., Cifkova R., De Backer G., Dominiczak A., Galderisi M., Grobbee D.E., Jaarsma T., Kirchhof P., Kjeldsen S.E., Laurent S., Manolis A.J., Nilsson P.M., Ruilope L.M., Schmieder R.E., Sirnes P.A., Sleight P., Viigimaa M., Waeber B., Zannad F.; Task Force Members. The Task Force for the Management of Arterial Hypertension of the European Society of Hypertension (ESH) and the European Society of Cardiology (ESC). 2013 ESH/ESC Guidelines for the management of arterial hypertension. J Hypertens 2013; 31:1281–1357.
- Franklin S.S., Jacobs M.J., Wong N.D., Litalien G.J., Lapuerta P. Predominance of isolated systolic hypertension among middle-aged and elderly US hypertensives: analysis based on National Health and Nutrition Examination Survey NHANES) III. Hypertension. 2001; 37: 869–874.
- Aronow W.S., Fleg J.L., Pepine C.J., Artinian N.T., Bakris G., Brown A.S., Ferdinand K.C., Forciea M.A., Frishman W.H., Jaigobin C., Kostis J.B., Mancia G., Oparil S., Ortiz E., Reisin E., Rich M.W., Schocken D.D., Weber M.A., Wesley D.J,. Harrington R.A.; ACCF Task Force. ACCF/AHA 2011 expert consensus document on hypertension in the elderly: a report of the American College of Cardiology Foundation Task Force on Clinical Expert Consensus Documents. Circulation 2011;123(21): 2434–2506.
- Pepe S., Lakatta E.G. Aging hearts and vessels: masters of adaptation and survival. Cardiovasc Res 2005; 66(2):190–193.
- McEniery C.M., Yasmin, Wallace S., Maki-Petaja K., McDonnell B., Sharman J.E., Retallick C., Franklin S.S., Brown M.J., Lloyd R.C., Cockcroft J.R., Wilkinson I.B.; ENIGMA Study Investigators. Increased stroke volume and aortic stiffness contribute to isolated systolic hypertension in young adults. Hypertension 2005; 46: 221–226.
- Beckett N.S., Peters R., Fletcher A.E., Staessen J.A., Liu L., Dumitrascu D., Stoyanovsky V., Antikainen R.L., Nikitin Y., Anderson C., Belhani A., Forette F., Rajkumar C., Thijs L., Banya W., Bulpitt C.J.; HYVET Study Group. Treatment of hypertension in patients 80 years of age or older. N Engl J Med 2008; 358:1887–1898.
- Staessen J.A., Gasowski J., Wang J.G., Thijs L., Den Hond E., Boissel J.P., Coope J., Ekbom T., Gueyffier F., Liu L., Kerlikowske K., Pocock S., Fagard R.H. Risks of untreated and treated isolated systolic hypertension in the elderly: meta-analysis of outcome trials. Lancet 2000; 355(9207):865-7.
- Kjeldsen S.E., Lyle P.A., Kizer J.R., Dahlöf B., Devereux R.B., Julius S., Beevers G., de Faire U., Fyhrquist F., Ibsen H., Kristianson K., Lederballe-Pedersen O., Lindholm L.H., Nieminen M.S., Omvik P., Oparil S., Snapinn S.M., Harris K.E., Wedel H.; LIFE Study Group. The effects of losartan compared to atenolol on stroke in patients with isolated systolic hypertension and left ventricular hypertrophy. The LIFE study. J Clin Hypertens (Greenwich) 2005;7(3):152-158.
- Jamerson K., Weber M.A., Bakris G.L., Dahlöf B., Pitt B., Shi V., Hester A., Gupte J., Gatlin M., Velazquez E.J.; ACCOMPLISH Trial Investigators. Benazepril plus amlodipine or hydrochlorothiazide for hypertension in high-risk patients. N Engl J Med 2008; 359:2417–2428.
- Egan B.M., Li J., Qanungo S., Wolfman T.E. Blood pressure and cholesterol control in hypertensive hypercholesterolemic patients: national health and nutrition examination surveys 1988-2010. Circulation 2013; 128(1): 29–41.
- Olives C., Myerson R., Mokdad A.H., Murray C.J., Lim S.S. Prevalence, awareness, treatment, and control of hypertension in United States counties 2001–2009; PLoS One 2013; 8(4): e60308.
- Grebla R.C., Rodriguez C.J., Borrell L.N., Pickering T.G.. Prevalence and determinants of isolated systolic hypertension among young adults: the 1999–2004 US national health and nutrition examination survey. J Hypertens 2009;27:1–9.
- Mallion J.M., Hamici L., Chatellier G., Lang T., Plouin P.F., De Gaudemaris R.. Isolated systohc hypertension data on a cohort of young subjects from a French working population (IHPAF). J Hum Hypertens 2003;17:93–100.
- Yano Y., Stamler J., Garside D.B., Daviglus M.L., Franklin S.S., Carnethon M.R., Liu K., Greenland P., Lloyd-Jones D.M. Isolated systolic hypertension in young and middle-aged adults and 31-year risk for cardiovascular mortality: the Chicago Heart Association Detection Project in Industry study. J Am Coll Cardiol 2015;65:327–335.
- Kobalava Zh.D,. Kotovskaia Iu.V., Kobzev R.Iu.Phenotypes of arterial pressure in young men. Kardiologiia 2009;49(12):23-8.Russian (Кобалава Ж.Д., Котовская Ю.В., Кобзев Р.Ю. Фенотипы артериального давления у молодых мужчин. Кардиология 2009; 12: 23–28.)
- O’Rourke M.F., Vlachopoulos C., Graham R.M. Spurious systolic hypertension in youth. Vasc Med 2000;5: 41–145.
- Mahmud A., Feely J. Spurious systolic hypertension of youth: fit young men with elastic arteries. Am J Hypertens 2003;16:229–232.
- Franklin S.S., Wilkinson I.B., McEniery C.M. Unusual Hypertensive Phenotypes: What Is Their Significance? Hypertension 2012;59:173–178.
- Hulsen H.T., Nijdam M.E., Bos W.J., Uiterwaal C.S., Oren A., Grobbee D.E., Bots M. Spurious systolic hypertension in young adults; prevalence of high brachial systolic blood pressure and low central pressure and its determinants. J Hypertens 2006;24:1027–1032.
- Smulyan H., Marchais S., Pannier B., Guerin A., Safar M., London G. Influence of body height on pulsatile arterial hemodynamic data. J Am Coll Cardiol 1998;31:1103–1109.
- Safar M., Smulyan H. Hypertension in women. Am J Hypertens 2004;17:82–87.
- Kobalava Zh.D., Kotovskaia Iu.V., Kobzev R.Iu. Characteristics of central pulse wave in young men with various phenotypes of arterial pressure. Kardiologiia 2010;50(2):36-40. Russian (Кобалава Ж.Д., Котовская Ю.В., Кобзев Р.Ю. Характеристики центральной пульсовой волны у молодых мужчин с разными фенотипами артериального давления. Кардиология 2010;2:36–40.)
- Herbert A., Cruickshank J.K., Laurent S., Boutouyrie P. on behalf of The Reference Values for Arterial Measurements Collaboration. Establishing reference values for central blood pressure and its amplification in a general healthy population and according to cardiovascular risk factors. Eur Heart J. 2014; 35(44): 3122–3133.
- Kotovskaya Y., BunyatovT., Kobalava Z. Defining spurious systolic hypertension in young hypertensive men using central blood pressure reference values. J Hypertens 2015; 33, eSupplement 1:e73.
- Thomas F., Bean K., Guize L., Quentzel S., Argyriadis P., Benetos A. Combined effects of systolic blood pressure and serum cholesterol on cardiovascular mortality in young (<55 years) men and women. Eur Heart J 2002;23(7):528–535.
- Pletcher M.J,. Bibbins-Domingo K., Lewis C.E,. Wei G.S., Sidney S., Carr J.J., Vittinghoff E., McCulloch C.E., Hulley S.B.Prehypertension during young adulthood and coronary calcium later in life. Ann Intern Med 2008;149:91–99.
- Sundstrom J., Neovius M., Tynelius P., Rasmussen F. Association of blood pressure in late adolescence with subsequent mortality: cohort study of Swedish male conscripts. BMJ 2011;342:d643.473.
- Rapsomaniki E., Timmis A., George J., Pujades-Rodriguez M., Shah A.D., Denaxas S., White I.R., Caulfield M.J., Deanfield J.E., Smeeth L., Williams B., Hingorani A., Hemingway H.. Blood pressure and incidence of twelve cardiovascular diseases: lifetime risks, healthy life-years lost, and age-specific associations in 1,25 million people. Lancet 2014 May 31;383(9932):1899–1911.
- James P.A., Oparil S., Carter B.L., Cushman W.C., Dennison-Himmelfarb C., Handler J., Lackland D.T., LeFevre M.L., MacKenzie T.D., Ogedegbe O., Smith S.C. Jr, Svetkey L.P., Taler S.J., Townsend R.R., Wright J.T. Jr, Narva A.S., Ortiz E. 2014 Evidence-Based Guideline for the Management of High Blood Pressure in Adults. Report From the Panel Members Appointed to the Eighth Joint National Committee (JNC 8). JAMA 2014; 311(5):507–520.
- National Clinical Guideline Center. The clinical management of primary hypertension in adults. Clinical Guideline 127. Methods, evidence, and recommendations. https://www.nice.org.uk/guidance/cg127/resources/guidance-hypertension-pdf
- Weber M.A., Schiffrin E.L., White W.B., Mann S., Lindholm L.H., Kenerson J.G., Flack J.M., Carter B.L., Materson B.J., Ram C.V., Cohen D.L., Cadet J.C., Jean-Charles R.R., Taler S., Kountz D., Townsend R., Chalmers J., Ramirez A.J., Bakris G.L., Wang J., Schutte A.E., Bisognano J.D., Touyz R.M., Sica D., Harrap S.B. Clinical Practice Guidelines for the Management of Hypertension in the Community A Statement by the American Society of Hypertension and the International Society of Hypertension. J Hypertens 2014,32:3–15.
Сведения об авторах:
Федеральное государственное автономное образовательное учреждение высшего образования «Российский университет дружбы народов» (РУДН), кафедра пропедевтики внутренних болезней, Москва
Кафедра пропедевтики внутренних болезней
Кобалава Жанна Давидовна — д.м.н., проф., зав.кафедрой.
Котовская Юлия Викторовна — д.м.н., проф.
E-mail: zkobalava@mail.ru
Источник