Артериальная гипертония научные статьи
Библиографическое описание:
Сафонов Д. А. Артериальная гипертензия: долговременный стресс, патогенез и медикаментозная терапия // Молодой ученый. 2018. №10. С. 43-46. URL https://moluch.ru/archive/196/48684/ (дата обращения: 08.12.2019).
В статье представлен обзор проблем артериальной гипертензии. Составлены факторы способствующие повышению артериальной гипертензии, рассмотрены причины повышения артериального давления, роль долговременного стресса, а также эффективность лечения современными лекарствами.
Ключевые слова: артериальная гипертензия, долговременный стресс, адреналин, диуретики, бета-адреноблокаторы
В настоящее время артериальная гипертензия (АГ) является одной из самых важных и актуальных проблемах современной медицины во всем мире. Согласно статистическим данным опубликованным на сайте Всемирной организации здравоохранения (ВОЗ) за 2015г, сердечно-сосудистые заболевания (ССЗ) являются основной причиной смерти во всем мире [1]. Заболеваемость артериальной гипертензией как важнейший показатель состояния общественного здоровья носит эпидемиологический характер. Распространенность артериальной гипертензии в Российской Федерации составляет 39,2 % среди мужчин, и 41,1 % у женщин [2]. Т.е ⅔ пациентов с артериальной гипертензией составляют женщины. В то время как в США в зависимости от возраста и пола если человек доживает до 70 лет, то 50 % всех людей являются гипертониками.
Факторы риска АГ:
– недостаточная физическая активность;
– избыточный вес;
– вредные привычки;
– избыток холестерина в крови;
– наследственная предрасположенность.
Выделяют три степени повышенного АД (см таблицу № 1).
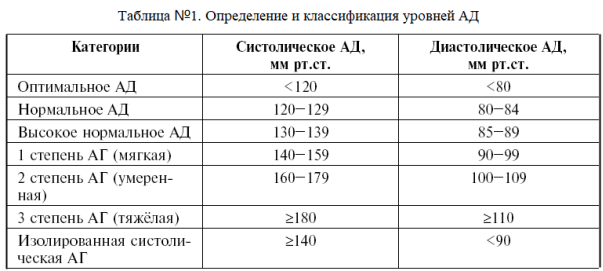
Величина степени прямо пропорциональна тяжести АГ и риску развития сердечно-сосудистых осложнений.
Роль стресса в патогенезе артериальной гипертензии. Одной из причин нарушения регуляции артериального давления является долговременный стресс. Согласно определению стресс — совокупность неспецифических адаптационных (нормальных) реакций организма на воздействие различных неблагоприятных факторов–стрессов (физических или психологических), нарушающее его гомеостаз, а также соответствующее состояние нервной системы организма (или органами в целом) [3]. В результате долговременного стресса, мозговым веществом надпочечников вырабатывается адреналин — гормон который усиливает и учащает сердечные сокращения, провоцируя развитие артериальной гипертензии. Из-за того что при АГ сердце переутомляется, а кроме того существует вероятность разрывов сосуда мозга, возникает два варианта патологии: инфаркт (повреждение сердца с острой недостаточностью кровоснабжения) и инсульт (геморрагия или ишемия отделов головного мозга) [4]. Стоит сказать о пользе физической активности в борьбе со стрессом. Было установлено что у физически активных людей чаще бывают хорошее самочувствие, они более устойчивы к стрессам и депрессии, имеют более здоровый сон. Соответственно смертность среди физически активных людей на 30–40 % ниже по сравнению с лицами с низкой физической активностью [5].
Основной целью медикаментозного лечения больного артериальной гипертензией является максимальное снижение АД, которое зависит от насосной функции сердца и эластичности кровеносных сосудов. В настоящее время для лечения АГ выделено пять основных классов антигипертензивных средств [6]:
- Диуретики.
- Антагонисты адренергических рецепторов.
- Агонисты адренергических рецепторов.
- Блокаторы кальциевых каналов.
- Ингибиторы ангиотензинпревращающего фермента.
При выборе лекарственного средства необходимо учитывать следующие факторы [6]:
- Данные анализа с эффектом эффективности определенного класса препаратов.
- Ассоциированные клинические состояния (заболевания сердца, поражение почек, сахарный диабет)
- Наличие поражения органов-мишеней.
- Возможности взаимодействия с другими лекарствами в составе комбинированной терапии.
- Уровни систолического и диастолического АД (АГ степени I–III);
- Стоимость лечения.
Диуретики (мочегонные препараты) помогают снизить кровяное давление, вынуждая организм избавляться от лишней соли и воды. Продукты распада выводятся из организма вместе с мочой. Прием диуретиков в высоких дозах приводит к развитию сахарного диабета, а также к повышению уровня холестерина в крови.Уместно не повышать дозировку препаратов, а заменять их более сильными диуретиками и дополнять другими средствами для лечения АГ. Исследования ученых показали, что при борьбе с повышенным артериальным давлением, эффективность диуретиков выше, чем у бета-блокаторов.
Бета-адреноблокаторы. Все бета-адреноблокаторы предотвращают синтез проренина в почках, блокируя ренин-ангиотензиновую систему. От этого сосуды расширяются, АД снижается. Если необходимо ослабить работу сердца при АГ то, наиболее эффективно это можно сделать с помощью бета-антагонистов (атенолол) и антагонистов — Ca2+ каналов (верапамил).
Ингибиторы АПФ. Препараты данного класса блокируют выработку ангиотензипревращающего фермента (мощного сосудосуживающего вещества) и снижают артериальное давление, не влияя при этом на частоту пульса. Ингибиторы АПФ уменьшают протеинурию (обнаружение белка в моче), поэтому особенно важны для терапии пациентов с хроническими болезнями почек[7]. Этот эффект также важен у пациентов с диагнозом сахарный диабет [8].
Профилактика артериальной гипертензии. Необходимо придерживаться здорового образа жизни. Отказаться от курения, чрезмерного употребления алкоголя, следить за холестерином в крови, регулярно заниматься спортом, избегать стрессовых ситуаций. Также важно уделить внимание правильному питанию — осуществить контроль количества потребляемых жиров, белков и углеводов. Эффективными мерами являются занятия йогой. Важную роль в оздоровлении организма играет правильная дыхательная гимнастика, предусматривающая быстрые вдохи с последующим глубоким медленным выдохом.
Литература:
- Всемирная организация здравоохранения [Электронный ресурс]. 10 ведущих причин смерти в мире. Режим доступа: https://www.who.int/mediacentre/factsheets/fs310/ru/
- Калинина А. М., Еганян Р. А., Стоногина В.П и др. Оценка эффективности школ здоровья для больных с артериальной гипертонией как профилактической медицинской услуги в первичном звене здравоохранения: пособие для врачей. — М. МЗ РФ, 2003. — 18 с.
- Википедия. [Электронный ресурс]. Стресс. Режим доступа: https://ru.wikipedia.org/wiki/Стресс
- Дубынин В.А Курс «Химия мозга» Лекция 5. Норадреналин и адреналин азарт, стресс.
- Оганов Р. Г. Артериальная гипертония. — М.: ГЭОТАР-Медиа, 2008. — 98 c.
- National guidelines for the diagnosis and treatment of hypertension. Sistemnye Gipertenzii 2010; (3): 5–26.
- K/DOQI Clinical Practice Guidelines on Hypertension and antihypertensive agents in chronic kidney disease. Am J Kidney Dis 2004; 43:5(Suppl 1):S1.
- Long-term effects of the angiotensin converting enzyme inhibitor captopril on metabolic control in non-insulin-dependent diabetes mellitus. Alkharouf J(1), Nalinikumari K, Corry D, Tuck M Am J Hypertens 1993 May;6(5 Pt 1):337–43.
Основные термины (генерируются автоматически): артериальная гипертензия, долговременный стресс, артериальное давление, сахарный диабет, физическая активность, III, лечение АГ.
Источник
Современная классификация артериальной гипертонии и подходы к лечению
И.Е. Чазова
В конце столетия принято подводить итоги развития человечества за прошедший век, оценивать достигнутые успехи и подсчитывать потери. В конце XX века самым грустным итогом можно считать эпидемию артериальной гипертонии (АГ), с которой мы встретили новое тысячелетие. «Цивилизованный» образ жизни привел к тому, что 39,2% мужчин и 41,1% женщин в нашей стране имеют повышенный уровень артериального давления (АД). При этом знают о наличии у них заболевания соответственно 37,1 и 58,0%, лечатся лишь 21,6 и 45,7%, а лечатся эффективно только 5,7 и 17,5%.
Очевидно, в этом есть вина как врачей, которые недостаточно настойчиво объясняют пациентам необходимость строгого контроля за АД и соблюдения профилактических рекомендаций для снижения риска таких серьезных последствий повышения АД, как инфаркт миокарда и мозговой инсульт, так и пациентов, привыкших нередко халатно относиться к своему здоровью, не осознающих в полной мере опасность неконтролируемой АГ, которая зачастую субъективно никак не проявляется. В то же время доказано, что снижение уровня диасто-лического АД только на 2 мм рт. ст. приводит к снижению частоты инсульта на 15%, ишемической болезни сердца (ИБС) — на 6%. Имеется также прямая связь между уровнем АД и частотой возникновения сердечной неИрина Евгеньевна Чазова — докт. мед. наук, рук. отд. системной гипертонии Института кардиологии им. А.Л. Мясникова РКНПК МЗ РФ.
достаточности и поражения почек у гипертоников.
Основная опасность повышенного АД заключается в том, что оно приводит к быстрому развитию или про-грессированию атеросклеротическо-го процесса, возникновению ИБС, инсультов (как геморрагических, так и ишемических), развитию сердечной недостаточности, поражению почек. Все эти осложнения АГ приводят к значительному повышению общей смертности, и особенно сердечнососудистой. Поэтому, согласно рекомендациям ВОЗ/МОАГ от 1999 г., «…основной целью лечения больного с АГ является достижение максимального снижения степени риска сердечнососудистой заболеваемости и смертности». Это означает, что сейчас для лечения пациентов с АГ недостаточно лишь снижать уровень АД до необходимых цифр, но необходимо воздействовать и на другие факторы риска. Кроме того, наличие таких факторов определяет тактику, а точнее сказать, «агрессивность» лечения пациентов с АГ.
На Всероссийском конгрессе кардиологов, проходившем в Москве в октябре 2001 г., были приняты «Рекомендации по профилактике, диагностике и лечению артериальной гипер-тензии», разработанные экспертами Всероссийского научного общества кардиологов на основе рекомендаций ВОЗ/МОАГ 1999 г. и отечественных разработок. Современная классификация АГ предусматривает определение степени повышения АД (табл. 1), стадии гипертонической болезни (ГБ) и группы риска по критериям стратификации риска (табл. 2).
Определение степени повышения АД
Классификация уровней АД у взрослых старше 18 лет представлена в табл. 1. Термин «степень» предпочтительнее термина «стадия», поскольку понятие «стадия» подразумевает прогрессирование во времени. Если значения систолического АД (САД) и диастолического АД (ДАД) попадают в разные категории, то устанавливается более высокая степень артериальной гипертензии. Степень артериальной гипертензии устанавливается в случае впервые диагностированного повышения АД и у пациентов, не получающих антигипертензивные препараты.
Определение стадии ГБ
В Российской Федерации по-прежнему актуально, особенно при формулировке диагностического заключения, использование трехстадий-ной классификации ГБ (ВОЗ, 1993).
ГБ I стадии предполагает отсутствие в органах-мишенях изменений, выявленных при функциональных, лучевых и лабораторных исследованиях.
ГБ II стадии предполагает наличие одного или нескольких изменений со стороны органов-мишеней (табл. 2).
ГБ III стадии устанавливается при наличии одного или нескольких ассоциированных (сопутствующих) состояний (табл. 2).
При формировании диагноза ГБ следует указать и стадию заболевания, и степень риска. У лиц с впервые выявленной артериальной гипертен-зией и лиц, не получающих антигипер-тензивную терапию, указывается сте-
Атм^сферА 1*2001 11
www.atmosphere-ph.ru
пень гипертензии. Кроме того, рекомендуется детализация имеющихся поражений органов-мишеней, факто-
ров риска и сопутствующих клинических состояний. Установление III стадии болезни не отражает развитие за-
болевания во времени и причинно-следственные взаимоотношения между артериальной гипертензией и имеющейся патологией (в частности, стенокардией). Наличие ассоциированных состояний позволяет отнести больного в более тяжелую группу риска и поэтому требует установления большей стадии заболевания, даже если изменения в данном органе не являются, по мнению врача, непосредственным осложнением ГБ.
Определение группы риска и подходы к лечению
Прогноз больных АГ и решение о дальнейшей тактике зависит не только от уровня АД. Наличие сопутствующих факторов риска, вовлечение в процесс органов-мишеней, а также наличие ассоциированных клинических состояний имеет не меньшее значение, чем степень артериальной гипертен-зии, в связи с чем в современную классификацию введена стратификация больных в зависимости от степени риска. Чтобы оценить суммарное влияние нескольких факторов риска относительно абсолютного риска тяжелых сердечно-сосудистых поражений, экспертами ВОЗ/МОАГ предложена стратификация риска по четырем категориям (низкий, средний, высокий и очень высокий риск — табл. 3). Риск в каждой категории рассчитан исходя из данных об усредненном за 10 лет риске смерти от сердечно-сосудистых заболеваний, а также о риске инсульта и инфаркта миокарда (по результатам Фрамингемского исследования).
Для оптимизации терапии было предложено разделять всех больных АГ по уровню риска сердечно-сосудистых осложнений (табл. 3).
Группа низкого риска включает мужчин моложе 55 лет и женщин моложе 65 лет, имеющих 1-ю степень артериальной гипертензии (мягкую -при уровне САД 140-159 мм рт. ст. и/или ДАД 90-99 мм рт. ст.) без каких-либо других факторов риска. Среди этой категории риск сердечно-сосудистой патологии в течение 10 лет обычно составляет менее 15%. Данные пациенты крайне редко попадают в поле
Таблица 1. Определение и классификация уровней АД
Категория уровня АД САД, мм рт. ст. ДАД, мм рт. ст.
Нормальное АД
Оптимальное АД <120 <80
Нормальное АД 120-130 80-85
Высокое нормальное АД 130-139 85-89
Артериальная гипертензия
iНе можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Пограничная подгруппа 140-149 90-94
Артериальная гипертензия 140-159 90-99
1-й степени («мягкая»)
Артериальная гипертензия 160-179 100-109
2-й степени («умеренная»)
Артериальная гипертензия >180 >110
3-й степени («тяжелая»)
Изолированная систолическая гипертензия >140 <90
Таблица 2. Критерии стратификации риска
Поражение Ассоциированные
Факторы риска органов-мишеней (сопутствующие)
клинические состояния
(ГБ II стадии**) (ГБ III стадии**)
Основные факторы риска Гипертрофия Цереброваскулярные
• возраст мужчин >55 лет левого желудочка заболевания
• возраст женщин >65 лет (ЭКГ, ЭхоКГ, • ишемический инсульт
• курение рентгенография) • геморрагический
• холестерин >6,5 ммоль/л инсульт
• семейный анамнез ранних Протеинурия •транзиторная
сердечно-сосудистых и/или креати- ишемическая атака
заболеваний (у женщин нинемия Заболевания сердца
до 65 лет, у мужчин до 55 лет) 1,2-2,0 мг/дл • инфаркт миокарда
• сахарный диабет • стенокардия
Дополнительные* факторы Ультразвуковые • коронарная
риска, негативно влияющие или рентгеноло- реваскуляризация
на прогноз больного АГ: гические при- • застойная сердечная
• снижение холестерина ЛПВП знаки атеро- недостаточность
• повышение холестерина ЛПНП склеротической Заболевания почек
• микроальбуминурия при диабете бляшки • диабетическая
• нарушение толерантности нефропатия
iНе можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
к глюкозе Генерализованное • почечная недоста-
• ожирение или очаговое точность (креати-
• малоподвижный образ жизни сужение артерий нинемия >2,0 мг/дл)
• повышение фибриногена сетчатки Сосудистые заболевания
• социально-экономическая • расслаивающая
группа риска аневризма аорты • симптоматическое поражение перифе-
* Роль этих факторов в настоящее время рических артерий
считается существенной, их наличие может Гипертоническая
увеличивать абсолютный риск в пределах ретинопатия
одной группы риска, поэтому их оценка • геморрагии
желательна при наличии возможности. или экссудаты
• отек соска
** ВОЗ, 1993. зрительного нерва
12 Атм^сферА
www.atmosphere-ph.ru
зрения кардиологов; как правило, первыми с ними сталкиваются участковые терапевты. Больным с низким риском сердечно-сосудистых осложнений следует рекомендовать изменение образа жизни в течение 6 мес, прежде чем ставить вопрос о назначении лекарств. Однако, если через 6-12 мес немедикаментозного лечения АД сохраняется на прежнем уровне, следует назначить лекарственную терапию. Исключением из этого правила являются больные с так называемой пограничной артериальной гипертензией -при САД от 140 до 149 мм рт. ст. и ДАД от 90 до 94 мм рт. ст. В этом случае доктор после беседы с пациентом может предложить ему для снижения АД и уменьшения риска сердечно-сосудистых поражений продолжить мероприятия, касающиеся лишь изменения образа жизни.
Группа среднего риска объединяет больных с 1-й и 2-й степенями артериальной гипертензии(умеренной -при САД 160-179 мм рт. ст. и/или ДАД 100-109 мм рт. ст.) при наличии
1-2 факторов риска, к которым относятся курение, повышение уровня общего холестерина более 6,5 ммоль/л, нарушение толерантности к глюкозе, ожирение, малоподвижный образ жизни, отягощенная наследственность и т.д. Риск сердечно-сосудистых осложнений у этой категории больных выше, чем у предыдущей, и составляет 15-20% за 10 лет наблюдения. Эти пациенты также чаще попадают в поле зрения участковых терапевтов, а не кардиологов. Для пациентов группы со средним риском желательно продолжить мероприятия, касающиеся модификации стиля жизни, а если нужно, то форсировать их по крайней мере в течение 3 мес перед тем, как ставить вопрос о назначении лекарств. Однако, если снижение АД не достигнуто в течение 6 мес, следует приступить к лекарственной терапии.
Следующая группа — с высоким риском сердечно-сосудистых осложнений. В нее входят пациенты с 1-й и
2-й степенями артериальной гипер-тензии при наличии трех и более факторов риска, сахарного диабета или
Таблица 3. Распределение (стратификация) по степени риска
Факторы риска и анамнез
Нет ФР, ПОМ, АКС 1-2 фактора риска (кроме СД) 3 и более ФР, и/или ПОМ, и/или СД АКС
1-я степень артериальной гипертензии 2-я степень артериальной гипертензии 3-я степень артериальной гипертензии
Низкий риск Средний риск Высокий риск Очень высокий риск Средний риск Средний риск Высокий риск Очень высокий риск Высокий риск Очень высокий риск Очень высокий риск Очень высокий риск
Обозначения: ФР — факторы риска, ПОМ — поражение органов-мишеней, АКС -ассоциированные клинические состояния, СД — сахарный диабет.
поражений органов-мишеней, к которым относятся гипертрофия левого желудочка и/или незначительное повышение уровня креатинина, атероск-леротическое поражение сосудов, изменение сосудов сетчатки; в эту же группу входят больные с 3-й степенью артериальной гипертензии (тяжелой -при САД более 180 мм рт. ст. и/или ДАД более 110 мм рт. ст.) при отсутствии факторов риска. Среди этих пациентов риск сердечно-сосудистой патологии на будущие 10 лет составляет 20-30%. Как правило, представители этой группы — «гипертоники со стажем», находящиеся под наблюдением кардиолога. Если же такой пациент попадает впервые на прием к кардиологу или терапевту, медикаментозное лечение следует начинать в пределах нескольких дней — как только повторные измерения подтвердят наличие повышенного АД.
Группа больных с очень высоким риском сердечно-сосудистых осложнений (более 30% в течение 10 лет) -это пациенты с 3-й степенью артериальной гипертензии и наличием хотя бы одного фактора риска, а также больные с 1-й и 2-й степенями артериальной гипертензии при наличии у них таких сердечно-сосудистых осложнений, как нарушение мозгового кровообращения, ИБС, диабетическая нефропатия, расслаивающая аневризма аорты. Это относительно небольшая группа больных АГ — обычно они уже длительно наблюдаются кардиологами, нередко госпитализировались в специализированные стационары. Несомненно, эта категория
больных нуждается в активном медикаментозном лечении.
Имеется еще одна группа пациентов, которая заслуживает особого внимания. Это больные с высоким нормальным уровнем АД (САД 130-139 мм рт. ст., ДАД 85-89 мм рт. ст.), у которых имеется сахарный диабет и/или почечная недостаточность. Им необходима ранняя активная лекарственная терапия, поскольку было показано, что именно такая тактика лечения предотвращает прогрессирование почечной недостаточности у этого контингента больных.
iНе можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Следует отметить, что распределение больных по группам на основании суммарного риска сердечно-сосудистых осложнений полезно не только для определения порога, с которого следует начинать лечение гипотензивными препаратами. Оно также имеет смысл для установки того уровня АД, которого следует достигать, и выбора интенсивности методов по его достижению. Очевидно, что чем выше риск сердечно-сосудистых осложнений, тем важнее достигнуть целевого уровня АД и корректировать другие факторы риска.
Уровни риска (риск инсульта или инфаркта миокарда в ближайшие 10 лет после обследования):
менее 15%
Низкий риск (I уровень)
Средний риск (II уровень)
Высокий риск (III уровень)
Очень высокий 30% или выше риск (IV уровень)
15-20%
20-30%
www.atmosphere-ph.ru
Источник


