Артериальная гипертония и плод
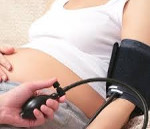
Гипертония при беременности — это патологическое повышение артериального давления (АД) выше стандартных нормальных или характерных для пациентки показателей, возникшее до зачатия или связанное с гестацией. Обычно проявляется головными болями, головокружением, шумом в ушах, одышкой, сердцебиениями, быстрой утомляемостью. Диагностируется с помощью измерения АД, ЭКГ, ЭхоКГ, УЗИ надпочечников и почек, лабораторных анализов крови и мочи. Стандартное лечение предполагает назначение гипотензивных препаратов (селективных β1-адреноблокаторов, α2-адреномиметиков, антагонистов кальция, вазодилататоров) в комбинации со средствами, улучшающими работу фетоплацентарного комплекса.
Общие сведения
Артериальная гипертензия (АГ, артериальная гипертония) является наиболее частым сердечно-сосудистым расстройством, выявляемым в гестационном периоде. По данным ВОЗ, гипертония диагностируются в 4-8% гестаций, в России гипертензивные состояния обнаруживаются у 7-29% беременных. Почти в двух третях случаев гипертензия обусловлена беременностью, показатели давления стабилизируются на протяжении 6 недель после родов. Хотя физиологические изменения в 1 триместре обычно способствуют снижению АД, гипертония, развившаяся до гестации, без достаточного контроля давления зачастую ухудшает прогноз беременности и ее исходов, поэтому такие пациентки нуждаются в повышенном внимании со стороны медицинского персонала.

Гипертония при беременности
Причины
У 80% беременных с высоким АД хроническая артериальная гипертензия, которая возникла до зачатия либо манифестировала в первые 20 недель гестационного срока, связана с развитием гипертонической болезни (эссенциальной гипертонии). У 20% женщин артериальное давление повышается до беременности под влиянием других причин (симптоматическая гипертензия). Пусковым моментом для обострения или дебюта заболевания у беременных зачастую является увеличение объема циркулирующей крови, необходимой для удовлетворения потребностей в питательных веществах и кислороде как матери, так и плода. Основными предпосылками для возникновения хронической артериальной гипертензии являются:
- Нейрогенные нарушения. По мнению большинства исследователей, эссенциальная гипертония на начальных этапах представляет собой невроз, вызванный истощением механизмов высшей нервной регуляции на фоне постоянных стрессов, психоэмоционального перенапряжения. Предрасполагающими факторами считаются наследственная отягощенность, ранее перенесенные заболевания почек и головного мозга, избыточное потребление соли, курение, злоупотребление алкогольными напитками.
- Симптоматическое повышение сосудистого сопротивления. Существует ряд заболеваний, при которых изменение гемодинамических показателей связано с нарушением структуры стенки сосудов или секреции гормонов, регулирующих гемодинамику. Симптоматическая гипертензия у беременных чаще возникает на фоне хронического пиелонефрита, гломерулонефрита, поликистоза почек, диабетической нефропатии, ренин-продуцирующих опухолей, тиреотоксикоза, гипотиреоза, лихорадочных состояний.
Гипертония, выявленная после 20-й недели беременности (обычно за 3-4 недели до родов), является функциональным расстройством. Она обусловлена специфическими изменениями гемодинамики и реологии крови, связанными с вынашиванием плода и подготовкой к родам. Как правило, уровень артериального давления в таких случаях нормализуется к концу 6-й недели послеродового периода.
Патогенез
Начальным звеном развития эссенциальной гипертонии является нарушение динамического равновесия между прессорными и депрессорными системами кортиковисцеральной регуляции, которые поддерживают нормальный тонус сосудистых стенок. Повышение активности прессорных симпатико-адреналовой и ренин-ангиотензин-альдостероновой систем оказывает сосудосуживающий эффект, что вызывает компенсаторную активацию депрессорной системы — усиленную секрецию вазодилататорных простагландинов и компонентов калликреин-кининового комплекса белков. В результате истощения депрессорных агентов нарастает лабильность АД с тенденцией к его стойкому повышению.
Первичные нарушения на кортикальном уровне, реализованные через вторичные нейроэндокринные механизмы, приводят к возникновению вазомоторных расстройств — тоническому сокращению артерий, что проявляется повышением давления и вызывает ишемизацию тканей. Одновременно под влиянием симпатоадреналовой системы усиливается сердечный выброс. Для улучшения кровоснабжения органов компенсаторно увеличивается объем циркулирующей крови, что сопровождается дальнейшим ростом АД. На уровне артериол нарастает периферическое сосудистое сопротивление, в их стенках нарушается соотношение между электролитами, гладкомышечные волокна становятся более чувствительными к гуморальным прессорным агентам.
Через набухшую утолщенную, а затем и склерозированную стенку сосудов питательные вещества и кислород хуже проникают в паренхиму внутренних органов, вследствие чего развиваются различные полиорганные нарушения. Для преодоления высокого периферического сопротивления сердце гипертрофируется, что приводит к дальнейшему повышению систолического давления. В последующем истощение ресурсов миокарда способствует кардиодилатации и развитию сердечной недостаточности. При симптоматических гипертензиях пусковые моменты заболевания могут быть другими, но впоследствии включаются единые механизмы патогенеза.
Дополнительными патогенетическими факторами гипертонии при гестации у наследственно предрасположенных женщин могут стать недостаточный синтез 17-оксипрогестерона плацентарной тканью, высокая чувствительность сосудов к действию ангиотензинов, усиленная продукция ренина, ангиотензина II, вазопрессина на фоне функциональной ишемии почек, эндотелиальная дисфункция. Определенную роль играет перенапряжение кортиковисцеральных систем регуляции вследствие гормональной перестройки организма, эмоциональных переживаний, вызванных беременностью.
Классификация
Традиционное деление гипертензивных состояний на первичные и симптоматические, систолические и диастолические, легкие, средние и тяжелые при беременности рационально дополнить классификацией на основе критериев времени возникновения заболевания и его связи с гестацией. В соответствии с рекомендациями Европейского общества по изучению артериальной гипертензии выделяют следующие формы артериальной гипертонии, определяемой у беременных:
- Хроническая АГ. Патологическое повышение давления было диагностировано до гестации или на протяжении ее первой половины. Отмечается в 1-5% случаев беременностей. Обычно заболевание приобретает персистирующий характер и сохраняется после родов.
- Гестационная АГ. Гипертензивный синдром выявляется во второй половине беременности (чаще — после 37-й недели) у 5-10% пациенток с ранее нормальным артериальным давлением. АД полностью нормализуется к 43-му дню послеродового периода.
- Преэклампсия. Кроме признаков артериальной гипертензии наблюдается протеинурия. Уровень белка в моче превышает 300 мг/л (500 мг/сутки) либо при качественном анализе разовой порции содержание протеина соответствует критерию «++».
- Осложненная ранее существовавшая гипертензия. У беременной, страдавшей гипертонией до родов, после 20 недели гестации обнаруживается утяжеление артериальной гипертензии. В моче начинает определяться белок в концентрациях, соответствующих преэклампсии.
- Неклассифицированная АГ. Пациентка с повышенными показателями АД поступила под наблюдение акушера-гинеколога на сроках, не позволяющих классифицировать заболевание. Информация о предшествующем течении болезни является недостаточной.
Симптомы гипертонии при беременности
Выраженность клинической симптоматики зависит от уровня артериального давления, функционального состояния сердечно-сосудистой системы и паренхиматозных органов, гемодинамических особенностей, реологических характеристик крови. Легкое течение заболевания может быть бессимптомным, хотя чаще беременные жалуются на периодическое возникновение головных болей, головокружения, шума или звона в ушах, повышенной утомляемости, одышки, болей в груди, приступов сердцебиений. Пациентка может ощущать жажду, парестезии, похолодание конечностей, отмечать нарушения зрения, учащение мочеиспускания ночью. Нередко ухудшается ночной сон, появляются немотивированные приступы тревоги. Возможно выявление в моче небольших примесей крови. Иногда наблюдаются носовые кровотечения.
Осложнения
Артериальная гипертензия во время беременности может осложняться гестозами, фетоплацентарной недостаточностью, самопроизвольными абортами, преждевременными родами, преждевременной отслойкой нормально расположенной плаценты, массивными коагулопатическими кровотечениями, антенатальной гибелью плода. Высокая частота гестозов у беременных с гипертонией (от 28,0 до 89,2%) обусловлена общими патогенетическими механизмами нарушений регуляции тонуса сосудов и работы почек. Течение гестоза, возникшего на фоне артериальной гипертензии, является крайне тяжелым. Обычно он формируется на 24-26-й неделях, отличается высокой терапевтической резистентностью и склонностью к повторному развитию при следующих беременностях.
Риск преждевременного прерывания гестации увеличивается по мере утяжеления гипертонии и в среднем составляет 10-12%. При беременности и в период родов у женщин с повышенным давлением чаще нарушается мозговое кровообращение, отслаивается сетчатка, диагностируется отек легких, полиорганная и почечная недостаточность, HELLP-синдром. Гипертония до сих пор остается второй по частоте после эмболии причиной материнской смертности, которая, согласно данным ВОЗ, достигает 40%. Чаще всего непосредственной причиной смерти женщины становится ДВС-синдром, вызванный кровотечением при преждевременной отслойке плаценты.
Диагностика
Выявление у беременной характерных для гипертензии жалоб и повышения АД при разовой тонометрии является достаточным основанием для назначения комплексного обследования, позволяющего уточнить клиническую форму патологии, определить функциональную состоятельность различных органов и систем, выявить возможные причины и осложнения заболевания. Наиболее информативными методами для диагностики гипертонии при беременности являются:
- Измерение артериального давления. Определение показателей АД с помощью тонометра и фонендоскопа или комбинированного электронного аппарата достоверно обнаруживает гипертензию. Для подтверждения диагноза и выявления циркадных ритмов колебания давления при необходимости выполняется его суточный мониторинг. Диагностическое значение имеет повышение систолического давления до ≥140 мм рт. ст., диастолического — до ≥90 мм рт. ст.
- Электрокардиография и эхокардиография. Инструментальное обследование сердца направлено на оценку его функциональных возможностей (ЭКГ), анатомо-морфологических особенностей и давления в полостях (ЭхоКГ). С помощью этих методов тяжесть гипертонии оценивается на основе данных о гипертрофии миокарда, очаговых патологических изменениях, возникающих при перегрузках, возможных нарушениях проводимости и ритма сердечных сокращений.
- УЗИ почек и надпочечников. Значительная часть случаев симптоматической гипертензии связана с нарушением секреции компонентов вазопрессорной и депрессорной систем в почках и надпочечниках. Ультразвуковое исследование позволяет обнаружить гиперплазию тканей, очаговые воспалительные и неопластические процессы. Дополнительное проведение УЗДГ сосудов почек выявляет возможные нарушения кровотока в органе.
- Лабораторные анализы. В общем анализе мочи могут определяться эритроциты и белок. Наличие лейкоцитов и бактерий свидетельствует о возможном воспалительном характере изменений в почечной ткани. Для оценки функциональных возможностей почек выполняют пробы Реберга и Зимницкого. Диагностически значимыми показателями являются калий, триглицериды, общий холестерин, креатинин, ренин, альдостерон в плазме крови, 17-кетостероиды в моче.
- Прямая офтальмоскопия. В ходе исследования глазного дна выявляются характерные гипертонические изменения. Просвет артерий сужен, вен — расширен. При длительном течении гипертонии возможно склерозирование сосудов (симптомы «медной» и «серебряной проволоки»). Патогномоничным для заболевания считается артериовенозный перекрест (симптом Салюса-Гунна). Нарушается нормальное ветвление сосудов (симптом «бычьих рогов»).
С учетом высокой вероятности развития фетоплацентарной недостаточности рекомендовано проведение исследований, позволяющих контролировать функциональные возможности плаценты и развитие плода, — УЗДГ маточно-плацентарного кровотока, фетометрии, кардиотокографии. При беременности дифференциальная диагностика гипертонии проводится с заболеваниями почек (хроническим пиелонефритом, диффузным диабетическим гломерулосклерозом, поликистозом, аномалиями развития), энцефалитом, опухолями головного мозга, коарктацией аорты, узелковым периартериитом, эндокринными заболеваниями (синдромом Иценко-Кушинга, тиреотоксикозом). Пациентке рекомендованы консультации кардиолога, невропатолога, уролога, эндокринолога, окулиста, по показаниям — нейрохирурга, онколога.
Лечение гипертонии при беременности
Основной терапевтической задачей при ведении беременных с АГ является эффективное снижение АД. Антигипертензивные препараты назначают при показателях АД ≥130/90-100 мм рт. ст., превышении нормального для конкретной пациентки систолического давления на 30 единиц, диастолического — на 15, выявлении признаков фетоплацентарной недостаточности или гестоза. Терапия гипертонии по возможности проводится монопрепаратом в минимальной дозировке с хронотерапевтическим подходом к приему медикаментов. Предпочтительны лекарственные средства с пролонгированным эффектом. Для уменьшения АД в период гестации рекомендуют использовать следующие группы гипотензивных препаратов:
- α2-адреномиметики. Средства этой группы соединяются с α2-рецепторами симпатических волокон, предотвращая высвобождение катехоламинов (адреналина, норадреналина) — медиаторов, обладающих вазопрессорным эффектом. В результате снижается общее периферическое сопротивление сосудистого русла, урежаются сокращения сердца, что в результате приводит к снижению давления.
- Селективные β1-адреноблокаторы. Препараты воздействуют на β-адренорецепторы миокарда и гладкомышечных волокон сосудов. Под их влиянием преимущественно уменьшаются сила и частота сердечных сокращений, угнетается электропроводимость в сердце. Особенностью селективных блокаторов β-адренорецепторов является снижение потребления кислорода сердечной мышцей.
- Блокаторы медленных кальциевых каналов. Антагонисты кальция оказывают блокирующий эффект на медленные каналы L-типа. В результате тормозится проникновение ионов кальция из межклеточных пространств в гладкомышечные клетки сердца и сосудов. Расширение артериол, коронарных и периферических артерий сопровождается уменьшением сосудистого сопротивления и снижением АД.
- Миотропные вазодилататоры. Основными эффектами спазмолитических средств являются уменьшение тонуса и снижение сократительной активности гладкомышечных волокон. Расширение периферических сосудов клинически проявляется падением АД. Вазодилататоры эффективны для купирования кризов. Обычно сосудорасширяющие препараты комбинируют с медикаментами других групп.
Диуретики, антагонисты ангиотензиновых рецепторов, блокаторы АПФ для лечения гипертонии гестационного периода применять не рекомендуется. Комплексная медикаментозная терапия повышенного давления при беременности предполагает назначение периферических вазодилататоров, улучшающих микроциркуляцию в фетоплацентарной системе, метаболизм и биоэнергетику плаценты, биосинтез белка.
Предпочтительным способом родоразрешения являются естественные роды. При хорошем контроле АД, благоприятном акушерском анамнезе, удовлетворительном состоянии ребенка гестацию пролонгируют до доношенных сроков. Во время родов продолжается гипотензивная терапия, обеспечиваются адекватная аналгезия и профилактика гипоксии плода. Для сокращения периода изгнания по показаниям выполняется перинеотомия или накладываются акушерские щипцы. При высокой терапевтической рефрактерности, наличии серьезных органных осложнений (инфаркта, инсульта, отслойки сетчатки), тяжелых и осложненных гестозах, ухудшении состояния ребенка роды проводятся досрочно.
Прогноз и профилактика
Исход гестации зависит от выраженности гипертензивного синдрома, функционального состояния фетоплацентарного комплекса и органов-мишеней, эффективности гипотензивного лечения. С учетом степени тяжести заболевания специалисты в сфере акушерства выделяют 3 степени риска беременности и родов. При мягкой гипертонии с признаками гипотензивного влияния гестации в I триместре (I группа риска) прогноз благоприятный. У беременных женщин с мягкой и умеренной гипертензией без физиологичного гипотензивного эффекта на ранних сроках (II группа риска) осложненными являются более 20% гестаций. При умеренной и тяжелой гипертензии со злокачественным течением (III группа риска) больше чем у половины беременных выявляются осложнения, вероятность рождения доношенного ребенка резко снижается, повышается риск перинатальной и материнской смертности.
Для профилактики гипертонии женщинам, планирующим беременность, рекомендуется снизить избыточный вес, пролечить обнаруженную соматическую и эндокринную патологию, избегать стрессовых ситуаций. Беременных пациенток с АГ относят к группе повышенного риска для диспансерного наблюдения и профильного лечения у терапевта с не менее чем 2-3 осмотрами в течение гестационного срока.
Источник
ГБ
– это заболевание, ведущим признаком
которого является артериальная
гипертензия (ГТ) неясной этиологии.
Причины.
Неврогенная
теория Ланга – МясниковаИзбыточное
потребление NaClМембранопатия
(Постнов): дефект транспорта ионов
калия, натрия, кальция, магния. Это ведет
к повышению концентрации кальция, что
провоцирует спазм гладких мышц. Это
ведет к увеличению ОПС + спазм
кардиомиоцитов, в результате – увеличение
МОС.
ГБ
осложняет беременность, является
причиной преждевременных родов и
перинатальной смертности плода. С ней
связано 20 – 33 % случаев материнской
смертности.
Повышение
АД – основное клиническое проявление
ГБ и признакразличных вариантов
симптоматических гипертензий, в том
числе заболеваний почек и ЖВС, ПТБ и др.
Для
оценки величины АД рассматривают сист.
и диаст. давление. О диаст. давлении
судят не по исчезновению, а по приглушению
тонов Короткова, что более соответствует
прямому измерению.
Для
оценки давления нужно его измерить 2 –
3 раза на обеих руках через 5 – 10 минут.
Наиболее достоверным является наименьшее
давление. Дело в том, что повышение АД
является реакцией самой женщиной на
сам процесс измерения давления, на
присутствие врача, на госпитализацию
(если измерение АД идет в приемном
покое). Но постепенно она успокаивается
и АД приближается к обычному.
В
связи с редко встречающейся асимметрией
измерять АД нужно на обеих руках, в
стационаре 2 раза в сутки (утром ивечером),
и в одном и том же положении (лежа или
сидя).
У
небеременных женщин считается:
Повышение
АД – 160/95 и вышеПереходное
140/90 – 159/94.
У беременных женщин осложнения, зависящие
беременных женщин осложнения, зависящие
от ГБ, ничинают проявляться при более
низких давлениях повышенное Ад –
свыше 140/90 – 130/80 мм рт ст.
При
наличии до беременности АГ повышенным
считается увеличение сист. АД на 30 мм
рт ст, диаст. АД на 15 мм рт ст такой уровень
АД должен быть зарегистрирован дважды
с интурвалом не менее 6 часов. ГБ может
быть у женщин до беременности –
устанавливается при сборе анамнеза, но
может быть и впервые выявлена во время
беременности. Беременнность для многих
женщин является своеобразным стрессом,
сопровождающимися разнообразными
реакциями, в том числе и соссудистыми.
Предрасполагающие
факторы.
Наследственность
и ОГА – гестозТяжелая
форма ПТБ при предыдущей беременностиНефропатия
IIIЭклампсия
Патогенез.
ГБ
и стабилизация ГТ у больных связаны с
нарушением центральной нервной
деятельности и нервно-гуморальных
реакций. В клинике применяется
классификация ГБ (Мясников):
1
ст. фаза А
– латентная. Предгипертоническая.
Наблюдается лишь тенденция к повышению
АД под воздействием эмоций, холода и
некоторых факторов. Это еще не болезнь,
гипереактивность на фоне выраженных
нефропатических реакций.
Фаза
Б – транзиторная
— повышение АД нестойкое и кратковрменное.
Под влиянием покоя, режима питения,
лечения или без видимых причин АД
нормализуется, исчезают все симптомы
болезни.обратимая стадия.
2
ст. Фаза А
– неустойчивая.
Лабильность постоянно повышенного АД.
При лечении возможно обратное развитие.
Фаза
Б – устойчивая.
АД стабильно повышено, но сохраняется
функциональный характер болезни, т. к.
нет грубых анатомических изменений
органов.
3
ст. Фаза А – компенсированная.
АД стойко повышено, выражены дистрофические
и фиброзно-склеротические изменения
органов и тканей из-за артериологиалиноза
и артериолонекроза + присоединение
атеросклероза крупных сосудов мозга,
сердца, почек. Однако функция органов
в значительной мере компенсирована.
Фаза
Б – декомпенсированная.
Стойкое повышение АД, тяжелое нарушение
функционального состояния внутренних
органов. Больные полностью нетрудоспособны.
У беременных ГБ-3отмечается чрезвычайно
редко. Это обусловлено:
Беременность
возможно не наступаетПрименение
новых эффективных средств лечения ГБ,
По
классификации Мясникова.
Доброкачественная
ГБЗлокачественная
ГБ (3%)
При
окклюзионных поражениях почечных
артерий 30 %Хронический
гломерулонефрит 21,9 %Хронический
пиелонефрит 13,7 %
Определяющие
критерии злокачественности ГБ (Арабидзе):
Крайнее
повышение АД (свыше 220/130 мм рт ст)Тяжелое
поражение глазного дна (ретинопатия)Кровоизлияния
и экссудат в сетчаткеОрганические
изменения в почках, нередко сочетаются
с их недостаточностью.
Сопутствующие
критерии злокачественности ГТ (Арабидзе):
Гипертоническая
энцефалопатияОстрая
левожелудочковая недостаточностьНМК
Микроангиопатическая
гемолитическая анемия.
АД
колеблется в течение беременности:
повышается в начале и в конце беременности
и снижается в середине беременности,
во время беременности течение ГБ
усугубляется (беременность способствует
повышению и стабилизации АД). В течение
беременности могут происходить резкие
обострения или кризы. Гипертонические
кризы являются »сгустком» всех симптомов.
Кризы развиваются неожиданно на фоне
благополучного состояния беременной:
резкое повышение АД, головокружение,
тошнота, рвота, шум в ушах, мелькание
мушек, появление красных пятен на лице
и груди. После криза – протеинурия,
поэтому необходимо дифференцировать
криз с ПТБ, в частности, с преэклампсией.
Объективно.
Боли
в подложечной области кардио-невротического
характера.На
ЭКГ признаков коронарной недостаточности
нет.В
30 % случаев – гипертрофия левого
желудочка (ЭКГ).Редко
– систолический шум на верхушке и
акцент II
тона на аорте (при более легких степенях
ГБ без выраженных органических изменений
в сердце).Церебральная
патология:
Головная
боль в затылочной области, начинается
по утрам, затем постепенно проходит.Головокружения
– усиливаются или исчезают при волнении.
Признаки
невроза:
Повышенная
возбудимостьСердцебиения
Головные
болиКолющие,
щемящие, тупые боли в области сердцаЛабильность
АДГиперемия
кожи лица и верхней половины телапотливость
У
50 % больных с ГБ – изменение сосудов
глазного дна:
У
большинства по типу гипертонической
ангиопатии (равномерное сужение артериол
сетчатки и расширение вен)Реже
– симптом Солюса (артериовенозный
перекрест), симптом Твиста (извилистость
вен вокруг желтого пятна), признаки
артериосклероза сосудов сетчаткиРедко
– гипертоническая ретинопатия (отечность
и кровоизлияния в сетчатку), это имеет
прогностическое значение для сохранения
беременности, т. к. здесь резко ухудшается
зрение.По
состоянию глазного дна судят об
эффективности проводимой терапии.
Почки:
Во
2 стадии ГБ – снижение почечного
кровотокаМикропротеинурия
(менее 0,5 г/л) (при развитии нефроангиосклероза
(редко))Микрогематурия
Нет
ХПН и нарушения концентрационной
функции почек.
ПТБ
различной степени тяжести вплоть до
эклампсии – 36 %. Появляется на 24 – 26
неделе (рано). Сопровождается преобладанием
гипертензивного синдрома с умеренно
выраженными отеками и протеинурией.
Но если отеков и протеинурии нет, то
больше оснований предполагать развитие
обострения ГБ.Во
второй половине беременности возможны:
Самопроизвольный
аборт 5,5 %Преждевременные
роды 23 %Внутриутробная
гибель плода в 26 – 35 недель 2,6 %
Из-за
резкого ухудшения течения заболевания,
неподдающегося лечению, — прерывание
беременности в 27 – 28 недель. У 10,5 % — КС
из-за внутриутробной гипоксии плода в
34 – 40 недель.В

 первой половине беременности осложнения
первой половине беременности осложнения
реже (мертвый плод, стабильное АД,
головокружения, плохой прогноз). Это
обусловлено увеличением МОК
беременность резко осложняется гибелью
плода и самопроизвольным выкидышем.
Увеличение МОК – это компенсаторная
реакция, направленная на ликвидацию
гипоксических сдвигов. Во 2 половине
беременности: увеличение ОПСС, снижение
МОК ухудшение течения беременности,
гипотрофия и внутриутробная гипоксия
плода вплоть до его гибели, увеличение
частоты преждевременных родов.ГБ,
осложненная ПТБ – причина: 1) ФПН, 2)
гипотрофияВ
родах АГ приводит к:
Может
быть эклампсияПОНРП,
кровотечения в 3 и 4 периодахНМК
Слабость
родовых сил, несвоевременное излитие
водАсфиксия
плода
П
 ричины
ричины
смертности рожениц: ДВС из-за ПОНРП
инсульт, эклампсия, кровотечение
Ведение
беременных (вместе
с терапевтом).
ранняя
явка до 12 недельвыделение
женщин с ГБ в группу повышенного риска.
Риск для женщины и плода в отношении
прогрессирования и осложнения заболевания
и в отношении беременности.
Степень
риска зависит от:
стадии
заболеванияформы
заболеванияособенностей
течения ГБ, влияющих на здоровье женщины
и условия внутриутробного существования
плода.
3
степени риска:
1
степень – минимальная. Осложнения
беременности возникают не более чем у
20 % женщин. Беременность ухудшает течение
заболевания (менее 20 %). Соответствует
1 степени ГБ.
2
степень – выраженная. Соответствует 2
А степени ГБ. В 20 – 50 % возникают осложнения
беременности:
ПТБ
Самопроизвольный
абортПреждевременные
родыГипотрофия
Повышение
перинатальной смертностиУхудшение
течения заболевания во время беременности
или после родов более чем у 20 % женщин.
3
степень – максимальная. Соответствует
ГБ 3 степени и злокачественной ГТ. У
более 50 % женщин имеются осложнения
беременности:
Редко
доношенные детиБеременность
– опасность для жизни женщинПовышение
перинатальной смертности
При
I
степени
риска:
Нефропатия
20 %Роды
преждевременные 12 %Редкие
гипертонические кризыВывод:
беременность
допустима
При
II степени риска:
Нефропатия
50 %Роды
преждевременные 20 %Антенатальная
гибель плода 20 %Основания
для прерывания беременности: —
коронарная недостаточность
сильные
гипертонические кризыстабилизация
АДпрогрессирование
ПТБ
При
III степени риска:
ГТ
2 Б степени – стабильная, но лечится с
трудомГТ
3 степени: декомпенсированное состояние
почек (уремия), мозга (НМК), сердца
(недостаточность кровообращения)Вывод:
прерывание
беременности на любом сроке. Беременность
противопоказана!
Беременные
должны быть на диспансерном учете у
терапевта.
При
1 степени риска – явка 2 раза в месяц.
Амбулаторное наблюдение. Во 2 половине
беременности – стационарное лечение
для своевременной диагностики и лечения
ПТБПри
3 степени риска – тщательное наблюдение
в ЖК, повторная госпитализация:
1
– до 12 недель для уточнения диагноза
(степени заболевания) и решения вопроса
о сохранении беременности
2
– при ухудшении состояния: — повышение
АД более 140/90 в течение недели
—
гипертонический криз
—
приступы стенокардии
—
приступы сердечной астмы
—
признаки ПТБ
—
симптомы страдания плода.
Амбулаторное
лечение не менее 7 – 10 дней. Последняя
госпитализация за 3 – 4 недели до родов
для решения вопроса о сроке и методе их
проведения и для подготовки к ним.
Лечение
ГБ во время беременности.
Оптимальный
режим труда и отдыхаПри
повышенном АД ограничить потребление
NaCl
до 5 г/сут. При нормальном АД – ограничение
снимается, пища обычная.Лечение
гипотензивными средствами:
Лучше:
спазмолитики, салуретики, симпатолитики
не влияют на плод (метилдофа, клофелин).Ограничены
или противопоказаны: препараты
раувольфия, ганглиоблокаторы, альфа-
и бета-адреноблокаторы.
Спазмолитики
Дибазол,
папаверин, но-шпа, эуфиллин, сульфат
магния. Лучше парентерально, чем per
os.
Применяют для купирования гипертонических
кризов, а не для лечения ГБ.
Салуретики.
Оказывают
диуретическое и гипотензивное действие.
Назначают
прерывистыми курсами с короткими (1 –
2 дня) интервалами 1 – 3 раза в неделю, в
зависимости от индивидуальной
чувствительности:
Дихлотиазид
25 – 50 – 100 мгКлопамид
20 – 60 мгОксодолин
25 – 100 мг 1 раз натощакФуросемид
и этакриновая кислота мало пригодны
для длительного лечения в виду быстрого,
но кратковременного действия. Назначают
при гипертонических кризах, лучше
парентерально (1 – 2 мл — фуросемид). Для
профилактики гипокалиемии – препараты
калия (калия хлорид). Лучше применять
салуретики в сочетании с другими
гипотензивными препаратами для
потенцирования их действия и с
препаратами, задерживающими натрий и
воду (симпатолитики, метилдофа).Натриуретики
(спиронолактон) – эффективен при
гиперальдостеронизме. Но у больных с
ГБ повышена секреция альдостерона,
поэтому эффект – незначительный.
Симпатолитики.
Октазин,
суобарин, санотензин, гуанетидин.
Очень
сильное гипотензивное действие. Применяют
в стационаре по особым показаниям. В
поликлинических условиях – постоянный
контроль, т. к. есть побочные эффекты:
ортостатический коллапс, головокружение,
адинамия, тошнота, поносы. Лечение
начинают с малых доз 1,25 мг, увеличивая
до 50 – 75 мг.
Беременная
не должна резко подниматься с постели,
а нужно несколько минут посидеть после
сна. Лучше действует в вертикальном
положении, поэтому нужно больше ходить
и сидеть, а не лежать. Прекратить лечение
за 2 недели до КС во избежание коллапса
или остановки сердца во время наркоза.
Препараты
метилдофы.
Альдомет,
допегит.
Действие
на центральную и периферическую нервную
регуляцию сосудистого тонуса. Допегит
задерживает натрий и воду. Принимают
по 0,25 2 – 4 раза вместе с салуретиками.
Препараты
клофелина.
Клонидин,
геметон, катапрессан.
Проходят
ГЭБ, центрального действия: снижают
ЧСС, АД. Эффект у 80 – 90 % женщин с ГБ и
почечной недостаточностью. Клофелин
назначают в малых дозах (0,15 мг), постепенно
увеличивая до 0,3 мг, нетоксичен, не дает
ортостатической гипотонии.
Препараты
раувольфия.
Гипотензивное,
седативное действие.
Р езерпин
езерпин
(0,3 – 0,75 мг/сут), раунатин (0,006 – 0,012 мг/сут)
2 – 3 раза в день. Отрицательные эффекты:
ринит, брадикардия, аритмия, понос,
бронхоспазм, депрессия, чувство тревоги,
могут задерживать натрий и воду
вместе с салуретиками.
У новорожденных вызывают заложенность
новорожденных вызывают заложенность
носа, нарушение акта сосания и глотания,
конъюнктивит, брадикардию, депрессию
нельзя назначать в последние недели
беременности и после родов.
Ганглиоблокаторы.
Пентамин,
бензогексоний.
Т


 ормозят
ормозят
проведение нервного импульса в
симпатических и парасимпатических
ганглиях: снижается тонус артерий и вен
уменьшается приток крови к сердцу
уменьшение систолического выброса
(СВ) ортостатический коллапс.
Отрицательные эффекты у беременной.
Нарушают вегетативную иннервацию
внутренних органов повышение ЧСС,
головокружение, нарушение аккомодации,
атония мочевого пузыря и кишечника,
ухудшается состояние почек.
Отрицательные
эффекты у плода: динамическая кишечная
непроходимость, атония мочевого пузыря,
повышение секреции бронхиальных желез
у новорожденных, матери которых лечатся.
Можно
применять кратковременно в экстренных
случаях (в родах) 1 – 2 мл 5 % раствора
пентамина в/в капельно под контролем
АД или при гипертоническом кризе,
угрожающем жизни женщины.
Альфа-адреноблокаторы.
Фентоламин,
тропафен.
Блокируют
альфа-один-рецепторы. Лучше тропафен.
Бета-адреноблокаторы.
Анаприлин,
окспренолон.
С
 нижают
нижают
СВ и секрецию ренина снижение АД
(для лечения ГБ у небеременных), повышается
сократимость матки может быть
прерывание беременности. Во время родов
снижает МОК (-), анаприлин тормозит ЧСС
плода (-).
Таким
образом, лучше комбинированное лечение
2 – 3 и более препаратами:
Клофелин
– дихлотиазид – анаприлин

